Гэри Г. Мидоуз,Дороти О.Кеннеди,Хуэй Чжан, Бобровников А.,
Преамбула :
Ниже помещен перевод любопытных исследований о влиянии алкоголя на течение различных онкологических заболеваний, проведенных в разных странах. Общая идея этих статей в том,что потребление алкоголя не всегда увеличивает риск развития всех видов рака и в некоторых случаях, иногда, применение алкоголя (водки) против рака может быть оправдано.Прошу простить, если перевод получился не очень чистым.
Для информации. В Оздоровительном центре Бобровникова для лечения онкологических заболеваний используется оригинальная технология с использованием терапии инертными газами. Технология способна лечить все виды онкологических заболеваний, аналогов в мире не имеет, в настоящее время проходит процесс патентования. На главной странице сайта размещен ролик «Фильм про рак. Описание технологии лечения«. Заходите, надеюсь, что будет интересно.
Бобровников А.В.
«Оздоровительный центр Бобровникова».
Воздействие алкоголя на рост опухоли, метастазирование, иммунный ответ и время жизни онкологических больных.
Гэри Г. Мидоуз, доктор физики, Дороти О. Кеннеди заслуженный профессор фармацеи и Хуэй Чжан, кандидат технических наук, доцент кафедры фармацевтических наук в Университете штата Вашингтон, Спокан, штат Вашингтон.
Употребление алкоголя (водки) и злоупотребление алкоголем (водкой) все чаще служат определяющим фактором в генезе растущего числа типов рака у мужчин и у женщин. В 2012 Международное Агентство по Изучению Рака (IARC) причислило алкоголь (т.е., этанол) и его главный метаболит-ацетальдегид, к вызывающим опухоль веществам (т.е., канцерогенным веществам) в организме человека. По данным международной статистики, за 2002 г., оценено, что приблизительно 3.6 процента всех раковых образований или 389,100 случаев, связаны с алкогольным потреблением (Seitz и Stickel 2007). Раковые образования, для которых сильные эпидемиологические данные свидетельствуют о том, что употребление алкоголя (водки) связано с повышенным риском их появления, включают следующие образования (но не ограничиваются ими) : пищевода, гортани, глотки, желудка, ободочной и прямой кишки, печени, поджелудочной железы, легких, предстательной железы, молочной железы, центральной нервной системы и кожи. (Berstad et al. 2008; Boffetta and Hashibe 2006; Brooks and Zakhari 2013; de Menezes et al. 2013; Haas et al. 2012; Kumagai et al. 2013; Longnecker et al. 1995; Nelson et al. 2013; Rota et al. 2014a; Watters et al. 2010). Риск развития рецидива рака — кишечного тракта и пищеварительного также выше у алкоголиков (Day et al. 1994; Lin et al. 2005; Saito et al. 2014).
Повышенный риск развития рака часто связано с высоким уровнем потребления алкоголя (водки). Тем не менее, конкретная зависимость «доза–реакция» варьируется в зависимости от вида рака. Недавно проведенный мета-анализ 16 статей в отношении 19 контингентов испытуемых с раком печени (например, гепатоцеллюлярной карциномы) обнаружили линейную зависимость между количеством потребляемого алкоголя (водки) и риском развития рака печени по сравнению с непьющими. (Turati et al. 2014).Таким образом, потребление трех алкогольных напитков в день было связано с умеренным повышением риска, в то время как потребление около семи порций алкоголя в день было связано с увеличением риска до 66 процентов. Аналогичная линейная зависимость описана для риска рака молочной железы (Scoccianti et al. 2014).
Тем не менее, потребление алкоголя (водки) не увеличивает риск развития всех видов рака и даже может быть связано с более низким риском в некоторых случаях. Например, хотя потребление алкоголя (водки) в целом связано с более высоким риском развития рака молочной железы у женщин, эта зависимость не относится ко всем типам рака молочной железы. Так, среди женщин, включенных в программу «Инициативы по охране здоровья женщин» риск эстроген-положительной опухоли молочной железы был увеличен у тех, кто пил алкоголь (водку), в то время как риск тройного негативного рака молочной железы был снижен среди пьющих по сравнению с женщинами, которые никогда не потребляли алкоголь (водку) (Kabat et al. 2011).
Интересно отметить , что употребление алкоголя (водки) также связано с более низкой частотой нескольких видов рака крови, в том числе неходжкинской лимфомы (НХЛ) (Gapstur et al. 2012; Ji et al. 2014; Morton et al. 2005; Tramacere et al. 2012) и множественной миеломы (Andreotti et al. 2013). Анализ 420,489 человек с установленным алкогольным заболеванием (AUD), по данным Шведского Реестра Рака, также обнаружил низкий риск развивающегося лейкоза, множественной миеломной болезни и Болезни Ходжкина (Ji et al. 2014) Еще одно недавнее исследование также показало , что употребление алкоголя (водки) не было связано с повышенным риском развития лейкемии и что, фактически, малое количество алкоголя (меньше или равно одной дозе напитка в день) было связано с умеренным снижением на 10 процентов лейкоза (Rota et al. 2014b).В дополнение к раку крови, потребление алкоголя (водки) также связано с более низким риском развития рака щитовидной железы (de Menezes et al. 2013) и почечно — клеточного рака (Song et al. 2012). В случае почечно — клеточного рака, более низкий риск был отмечен даже при потреблении столь же малого количества, как один напиток в день как мужчин, так и женщин, и более высокое потребление алкоголя (водки) не приводило к дополнительному улучшению. И, наконец, ретроспективное наблюдательное исследование случаев аденокарциномы толстой кишки и прямой кишки показали, что умеренное потребление алкоголя (водки) (менее 14 граммов в день) было обратно пропорционально частоте образований рака прямой кишки. Исследователи также обнаружили , что умеренное потребление пива и особенно вина было обратно пропорционально связано с дистально колоректальным раком (Crockett et al. 2011).
В общем, хорошо известно, что употребление и злоупотребление алкоголем (водкой) связано с большим разнообразием раковых образований, и число этих установленных зависимостей продолжает расти. В то же время, теперь становится ясно, что алкоголь (водка) может иметь профилактический эффект для некоторых видов рака. В то время, как роль алкоголя (водки) как канцерогена хорошо известна, механизм(ы) же , с помощью которого он предотвращает рак в значительной степени неизвестны и область для дальнейших исследований есть. Кроме того, несмотря на потенциальное благотворное воздействие алкоголя (водки) для профилактики некоторых видов рака, важно помнить, что вредное воздействие хронического злоупотребления алкоголем (водкой) нельзя сбрасывать со счетов.
Несмотря на обширные эпидемиологические данные связывающие этиологию рака и алкоголя, очень мало информации отвечающей на вопрос о том, модулирует ли алкоголь (водка) метастазирование опухоли, выживание и ответ на терапию рака. Одним из элементов в этих процессах является иммунная система. Многие исследования относительно роли иммунного ответа в онкогенезе были сосредоточены на гепатоцеллюлярной роли рака (для превосходных недавних обзоров см Aravalli 2013; Stauffer et al. 2012; Wang 2011). Однако, меньше известно о роли и взаимодействии между потреблением алкоголя (водки), иммуномодуляцией опухолевого роста, формированием кровеносного сосуда (т.е. ангиогенез), метастазированием и выживаемостью. Эти вопросы формируют основной акцент этого обзора. Общеизвестно, что иммунобиологический надзор здоровой и адаптивной иммунной системы играет важную роль в профилактике рака и контроле излечения людей от рака (Fridmann и др. 2012; Рёккен 2010). Тем не менее, прямые или косвенные взаимодействия опухолей с их микросредой могут способствовать сбою иммунной системы до такой степени, что опухоль не определяется иммунной системой и, таким образом, может распространяться бесконтрольно. Опухоли также выделяют факторы, которые могут прямо или косвенно подавлять противоопухолевые иммунные ответы, тем самым способствуя ангиогенезу, инвазии в окружающие ткани, а также метастазирование в отдаленные участки в организме (для общего обзора см Jung 2011). В следующих разделах будут рассмотрена роль алкоголя(водки) на рост и развитии рака, как у людей и у животных.
Алкоголь, рост опухоли и выживаемость у людей
Выживание и смертность
Согласно статистическим данным с 2002 года,примерно 3,5 процента всех смертей от рака связаны с алкоголем (водкой) (Seitz и Stickel 2007). Обследование 167,343 взрослых пациентов в сельской местности на юге Индии , показало , что ежедневное употребление алкоголя в течение 30 или более лет увеличивало в целом смертность, от заболеваний связанных с раком(Рамадаса и др. 2010). Аналогично, исследование с участием 380,395 мужчин и женщин , которое продолжалось 12,6 лет в рамках «Европейского обширного исследование зависимости рака от питания» (EPIC) эти исследования показали , что по сравнению с умеренными дозами потребления алкоголя (водки) (то есть, от 0,1 до 4,9 г спирта / день), тяжелая доза(30 или более г / сут) у женщин и очень большая доза (60 или более г / сут) у мужчин была сильно связана с увеличением общей смертности, а также смертности от раковых заболеваний связанных с алкоголем(водкой) (Ferrari и др. 2014). Тем не менее, влияние алкоголя (водки) на рак специфической смертности неоднозначно и зависит от таких факторов, как количество выпитого, состояния здоровья пациента, а также от типа рака. Выживаемость больных с раковым заболеванием в ротовой полости: глотки, гортани и пищевода, как правило, снижается при потреблении алкоголя (водки) (Jerjes et al. 2012; Mayne et al. 2009; Thrift et al. 2012; Wang et al. 2012a; Wu et al. 2012; Zaridze et al. 2009). В Южной Корее у пациентов с гепатоцеллюлярной карциномой смертность зависела от дозы потребления алкоголя, пациенты, которые пили от 124 до 289 г алкоголя в день, имели самый высокий показатель смертности (Park et al. 2006). О более низком выживании пациентов с гепатоцеллюлярным видом рака, также сообщили в Шотландии (Dunbar et al. 2013), России (Zarizde et al. 2009), и Испании (Fenoglio et al. 2013). Ухудшение выживания у пьющих по сравнению с непьющими с плоскоклеточным раком горла, связывают с Индуцируемым при Гипоксии Фактором — α (HIF-1 α), биомаркера, связанного с инвазией, метастазированием и прогрессированием различных раковых заболеваний у людей, который также играет центральную роль в ангиогенезе (росте кровеносных сосудов). Люди, употребляющие алкоголь (водку) показали более высокую экспрессию HIF-1 в ядре их раковых клеток, чем трезвенники (Lin et al. 200). Наконец, хотя потребление алкоголя (водки) снижает заболеваемость неходжкинской лимфомой (НХЛ), оно же снижает выживаемость пациентов заболевших этой болезнью (Battaglioli et al. 2006; Geyer et al. 2010; Talamini et al. 2008)
Влияние потребления алкоголя(водки) на смертность женщин с раком молочной железы неоднозначно и его трудно интерпретировать. В общем случае, даже длительное, малое и умеренное потребление алкоголя (водки), не влияет на выживаемость больных раком молочной железы (Flatt et al. 2010; Harris et al. 2012; Kwan et al. 2012; Newcomb et al. 2013). На самом деле, умеренное потребление алкоголя (водки) действительно может принести пользу для выживания молодых женщин с раком молочной железы (Barnett et al. 2008; Newcomb et al. 2013).С другой стороны, некоторые исследования показали, что у женщин в постменопаузе с раком молочной железы, сильно-пьющие женщины имеют более низкую выживаемость, чем непьющие или с малым потреблением алкоголя (водки) (Holm и др 2013;. Макдональд и др 2002;. Weaver и др 2013.). В дополнение к возрасту пациента, конкретный тип рака молочной железы также может влиять на зависимость действия алкоголя (водки) на выживание. А именно, для женщин с эстроген позитивным раком молочной железы ни до установки диагноза, ни после установки диагноза потребление алкоголя (водки) не было связано со смертностью от рака молочной железы (Ali et al. 2014). Однако, у женщин с эстрогеном негативным заболеванием, смертность была несколько снижена. В еще одном исследовании было исследовано влияние дооперационного и послеоперационного потребления алкоголя (водки) в течение 3-летнего периода у 934 шведских пациенток с первичным раком молочной железы, с прооперированным раком молочной железы (Simonsson и др. 2014). Исследование показало, что как до, так и послеоперационное потребление любого количества алкоголя (водки) был слабо связано с более низким риском ранних отдаленных метастазов и смерти. Зависимости были обнаружены у пациентов с поражением подмышечных лимфатических узлов, но их не было у пациентов без поражения лимфатических узлов.
Влияние потребления алкоголя (водки) на заболеваемость, а также смертность пациентов с раком простаты была оценена в масштабном групповом исследовании с участием 194,797 мужчин из США в возрасте 50-71 лет в 1995-1996 годах (Watters et al. 2010). Количество заболеваний непрогрессирующим раком простаты увеличивается с увеличением числа употребления порций алкоголя (водки) в день, 25 — процентное увеличение риска наблюдается при высоком уровне потребления алкоголя (водки) (шесть или более порций алкоголя в день). Тем не менее, обратная корреляция существует между потреблением алкоголя (водки) и смертью от рака простаты, предполагая что потребление алкоголя (водки), вероятно, не влияет на прогрессирование или смерть от рака простаты.
В заключение, несколько отчетов показывают, что употребление алкоголя (водки) снижает выживаемость больных раком, в то время как другие исследования не наблюдали это взаимодействие. Влияние потребления алкоголя (водки) на смертность женщин с раком молочной железы является особенно сложным и, различается в зависимости от возраста, эстрогена статус заболевания и степени употребления алкоголя (водки). Очевидно, что для рака молочной железы нужны конкретные дополнительные исследования, чтобы соотнести смертность со свойствами рака и уровня потребления алкоголя (водки).
Опухолевый рост и метастазирование
Фактическое влияние потребления алкоголя (водки) на рост опухоли и метастазирование в значительной степени неизвестено у раковых больных. Дискриминантный функциональный анализ 39 бессимптомных итальянских пациентов с обобщенными 59 случаями малой гепатоцеллюлярной карциномой, являющейся результатом цирроза показало, что среди других переменных, потребление алкоголя (водки) было хорошим предсказателем времени удвоения опухоли и 2-летней выживаемости (Barbara et al. 1992). Еще одно исследование 35 японских пациентов с гепатоцеллюлярной карциномой и циррозом типа C показало что, привычно пьющие, потребляющие 80 г этанола в сутки в течение 5 лет имели статистически значимое ( P <0,01) уменьшение времени удвоения объема опухоли, чем у непьющих пациентов (78 ± 47 дней против 142 ± 60 дней) (Matsuhashi et al. 1996).
Базальноклеточная карцинома — тип рака кожи, является наиболее распространенной формой рака у людей и этот уровень продолжает расти. Хотя показатель эффективности лечения высок и показатели смертности, и заболеваемости являются низкими, случаи агрессивного базальноклеточного рака, не редки. В испанском исследовании значительная непосредственная связь существовала между умеренным (5 — 10 напитков в неделю) и высоко (больше чем 10 напитков в неделю) случаями алкогольного потребления и обнаружением агрессивного базальноклеточного рака (Husein-Elahmed et al. 2012).
Алкоголь, рост опухоли, инвазии и метастазировании при исследовании на животных
Ряд исследований с использованием лабораторных животных показывают, опухолевые специфические различия во влиянии алкоголя (водки) на рост опухоли и метастазирование. Эти исследования включали различные типы рака молочной железы, меланомы, рак легкого, рак толстой кишки, и гепатоцеллюлярной карциномы (Более подробную информацию можно найти в отдельной статье «Влияние алкоголя на рост опухоли, инвазии, метастазировании и выживания в моделировании на животных»). Эти исследования на лабораторных животных не позволяют сделать общих выводов о положительном или отрицательном влиянии алкоголя (водки) на рост опухоли, образования метастазов и прогрессирование заболевания, т.к. результаты значительно отличались в зависимости от типа опухоли. Вид алкоголя, продолжительность приема алкоголя (водки) также являются важными переменными, которые могли влиять на общий результат (D’Souza Эль-Ганди соавт. 2010), равно как и количество употребленного алкоголя (водки). Например, в исследованиях по оценке воздействия алкоголя (водки) на формирование метастаз, при разовом использовании высоких доз алкоголя (водки), которые имитировали сильное пьянство, в целом увеличивалось метастазирование опухоли, но при растянутом во времени применение тех же доз алкоголя (водки) оно либо ни как не отразилось, либо уменьшило образование метастаз, в зависимости от употребленного количества алкоголя (водки).
Несколько механизмов было предложено относительно того , как острый алкоголь (водка) (большое количество за короткое время) может усиливать образование метастаз, в том числе алкоголь индуцированные образования, путем подавление различных сигнальных молекул (то есть цитокинов и хемокинов). Тем не менее, хотя оба эти механизма, кажется, способствуют увеличению метастазов после острого введения алкоголя, они не учитывают всей полноты действия алкоголя (водки). Другой механизм, посредством которого алкоголь (водка) может способствовать увеличению метастаз некоторых видов рака, может включать нарушение целостности клеток, выстилающих кровеносные сосуды (то есть, сосудистый эндотелий). Таким образом, исследования показали, что воздействие 0,2 процентов (вес на единицу объема [вес / объем]) этанола в пробирке, которое способствует ангиогенезу и инвазии, препятствует целостности эндотелия сосудов путем индукции эндоцитоз VE-кадгерина(Xu и др. 2012). Эта молекула является важным компонентом некоторых соединений между клетками. Эти изменения в эндотелии сосудов, позволяют увеличить миграцию клеток аденокарциномы легких человека А549, MDA-MB-231 клеток рака молочной железы, и НСТ116 клеток рака толстой кишки через одноклеточный слой эндотелиальных клеток (Xu и др. 2012),
Исследователи также изучили влияние введения алкоголя (водки) на рост опухоли. Эти исследования показали , что высокое потребление алкоголя (водки) не имело никакого стойкого эффекта на рост опухоли для различных опухолей или в пределах определенного типа опухоли. Низкий уровень потребления алкоголя (водки) в целом был связан с повышенным ангиогенезом (расширением развития кровеносных сосудов, который способствует росту опухоли), в то время как высокий уровень потребления не имел ни какого эффекта.
Как упоминалось ранее, исследования на людях показало, что воздействие алкоголя (водки) на рак молочной железы, ее прогрессию, и связанную с ним смертность влияют, по крайней мере, частично, в зависимости от типа рака молочной железы, в частности от статуса его эстроген рецепторов. Однако, исследование на животных при исследовании различных клеток рака молочной железы не выявили устойчивой тенденции в отношении влияния потребления алкоголя (водки) на рост опухоли и прогрессию ,связанную с эстрогенорецепторной экспрессией. Эстроген обычно подавляет рост рака молочной железы в естественных условиях, но увеличивает миграцию клеток далеко от начальной опухоли. Однако отношения между дополнением эстрогена, диетой, потреблением калорий, и алкоголем (водкой) и их эффектами на подкожный рост рака молочной железы, кажется, очень сложны.
Влияние алкоголя (водки) на вторжении в окружающую ткань, прежде всего, были изучены в случаях рака молочной железы и меланомы с неоднозначными результатами. Данные по меланоме свидетельствуют, что этанол может положительно повлиять на внеклеточную мембрану и увеличить экспрессию генов, которые подавляют метастаз опухоли, приводящий к прекращению метастазирования. Кроме того, некоторые иммунные клетки, называемые природные клетки- киллеры (NK) имеют некоторую роль в регулировании метастазирование рака молочной железы и меланомы. Очевидно, что необходимо проводить больше механистических исследований на крысах, чтобы служить источником данных для дальнейшей экспертизы сложных взаимодействий, алкоголя (водки) с ростом опухоли, метастазом и выживанием у людей.
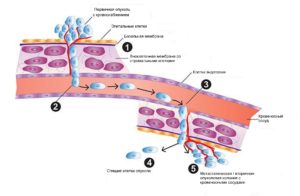
Метастазирование опухоли
Метастазированием опухоли называется способность опухолевых клеток распространяться от места основного заболевания в другие места в организме и создание новых сосудов для нового притока крови, а также создание колоний опухолевых клеток на новом месте. (1) Клетки, которые выходят из первичного основного вещества опухоли, вторгаются в окружающую нормальную ткань, проходя через базальную мембрану и внеклеточную мембрану (ЕСМ). Есть несколько факторов вовлеченых в процесс вторжения, в том числе способность активировать ферменты , называемые матричные металлопротеиназы (ММР), которые являются нужными для опухолевых клеток для повреждения базальной мембраны и стенки сосуда.(2) Метастазирующие опухолевые клетки попадают в кровь либо непосредственно проходя через эндотелиальные клетки, которые выстилают кровеносные сосуды или пассивно через лимфатическую систему, которая в итоге, несет опухолевые клетки в кровь. (3) Оказавшись в крови, опухолевые клетки входят в ткани во вторичном узле через мелкие капилляры, проходя через эндотелиальные клетки и затем, вторгаясь в базальную мембрану ЕСМ. (4) Оказавшись во вторичном узле, опухолевые клетки могут бездействовать в течение длительных периодов времени, или (5) , вновь начать рост с образованием метастатических опухолевых колоний (пролиферацией клеток из одной клетки опухоли) и, опять формируют новый запас крови (стимулируя процесс ангиогенеза), чтобы питать метастатическую опухоль. Спящие клетки могут также распространиться позднее в будущем и в конечном счете создать новые метастатические опухоли. Факторы , которые контролируют нарушение состояние сна опухоли в значительной степени неизвестны, и это является активной областью исследований.
Алкогольная иммуномодуляция и опухолевая прогрессия
Хотя многие факторы влияют на опухолевый рост, метастазирование и выживаемость у больных раком, очевидно , что функционирующая иммунная система играет важную роль, не только потому , что она помогает бороться с прогрессирование рака, но и потому, что она необходима для общей эффективности цитотоксических химиотерапевтических препаратов (Bracci et al. 2014).Доказательства того, что непосредственно связаны иммунные клетки от обоих врожденных и адаптивных систем иммунитета при контроле роста и прогрессии рака и прогрессии продолжают накапливаться. Это стимулировало исследование, направленное на разработку эффективных иммунотерапевтических подходов для лечения рака (обзор иммунного ответа опухоли, а также иммуннотерапевтических подходов к лечению рака,, см Harris and Drake 2013).
Врожденный иммунный ответ быстро реагирует на распознавание и уничтожение раковых клеток. Этот ответ проявляется воспалительными реакциями с участием различных медиаторов, в том числе хемокинов и цитокинов, продуцируемых множеством иммунных клеток, таких как макрофаги, нейтрофилы, NK — клетки и дендритные клетки. Макрофаги и нейтрофилы могут проявлять противоопухолевую активность, а также подавлять иммунный ответ против опухолевых клеток (то есть, имеют иммуносупрессивную активность). NK — клетки могут разрушать опухоли при контакте, и их противоопухолевая функция может дополнительно стимулироваться цитокинами. Дендритные клетки являются важными в представлении молекул, которые определяют клетки как вредные, так и инородные (т. е. антигены) для других клеток иммунной системы и являются связующим звеном между иммунной реакцией и в-клеточными и т-клеточными реакциями, характеризующими адаптивную иммунную систему.
В-лимфоциты могут распознавать опухолевые клеточные антигены,и в конечном счете производят противоопухолевые антитела. Они также могут иметь иммуносупрессивную активность. Т-клетки могут быть классифицированы в соответствии с определенными молекулами, которые они показывают на своей поверхности, такие как CD4, и CD8 или CD25. Они также могут быть классифицированы в соответствии с их специфическими функциями (например, в качестве помощника, цитотоксических, регуляторов, или Т-клетки памяти). CD4 + Т — хелперы могут быть дополнительно разделены на Th1, Th2 и Th17 субпопуляции на основе конкретных цитокинов, которые они производят и реакций , которые они вызывают в организме, которые могут или способствовать или подавлять противоопухолевые иммунные ответы. Определенные подмножества CD4 + CD25 + Т — клеток, известные как регуляторные Т — клетки, как правило , являются иммуносупрессивными. Цитокины ,выпущенные на Th1 Т — хелперов, в свою очередь, могут активировать CD8 + Т — клеток, что повышает их непосредственно цитотоксическое действие на опухолевые клетки, а также повышает активность NK -клеток. Другие популяции CD8 + клеток (то есть, опухоль-специфической и памяти CD8 + Т — клетки) вырабатывают высокие уровни цитокина гамма — интерферона (IFN — гамма ), что очень важно для контроля метастазирования опухоли и выживания организма. Наконец, еще одна популяция Т-клеток (например, НКТ-клетки), которые продуцируют широкий спектр цитокинов при активации функции иммунорегуляторных клеток, могут или усиливать или подавлять противоопухолевый иммунный ответ, в зависимости от цитокинового профиля, который они проявляют..Вместе, клетки иммунной реакции обеспечивают сложный интерактивный элемент управления ,который регулирует рост опухоли и прогрессии. (Для получения дополнительной информации о врожденной и адаптивной иммунных системах и их ответов, см » the “Primer on the Immune Response,” by Spiering).
Роль для иммунной системы в борьбе с прогрессированием рака.
Многочисленные наблюдения над различными типами опухолей позволяют предположить , что многочисленные типы клеток иммунной системы, в частности различные Т-клеточные субпопуляции, участвуют в борьбе с прогрессированием опухоли, в том числе::
- CD8+ Т — клетки, в частности подтипа выражения фенотипа памяти (CD8+CD44hi) ,которые производят высокие уровни IFN- Гамма, имеют ключевое значение для контроля метастазов и узлов выживания различных опухолей (Erdag et al. 2012; Eyles et al. 2010; Fridman et al. 2012; Rosenberg and Dudley 2009).
- Увеличение опухолевой прогрессии у больных раком желудка была связана с повышенным уровнем периферической крови СД4+ Т-клеточных субпопуляций, включая Th22 (CD4+IL-22+IL-17-IFN-γ-) и Th17-лимфоцитов (CD4+IL-17+IFN-γ-)( Liu et al. 2012).
- Многовариантный анализ при метастатическом раке молочной железы показал, что длительное выживание без прогрессирования рака, коррелировалось с увеличением СД3+СД4+ или cd8+CD28+ Т-клеток. И наоборот, повышение СD8+ CD28 — Т-клетки было связано с уменьшением выживаемости без прогрессирования (Song et al. 2013.).Эти эффекты, видимо, связаны с цитокинами, продуцируемыми этими клетками, поскольку у пациентов с повышенным уровнем CD8 + CD28 — и CD4 + CD25 + Т — клеток имелись повышенные уровни IL-6, а также пациенты, у которых произошло повышение CD8 + CD28 — Т – клеток, также снизился IFN -Гамма.
Эти данные подчеркивают важность иммунных клеток в прогрессировании рака.
Алкоголь (водка) может модулировать иммунный ответ организма, и вполне возможно, что эти изменения влияют на развитие болезни у онкологических больных. Например, в китайском исследовании у впервые диагностированных больных неходжкинской лимфомой (НХЛ) (Lin et al.2009), алкогольная зависимость была связана с усилением периферической крови CD4+ CD25hiCD127(IL-7)loLo регуляторных Т — клеток, и эти увеличения были выше у мужчин, чем у женщин. Тем не менее, повышенные уровни этих клеток не связаны с клиническими признаками (например, возраст, стадия опухоли, симптомы рака, патологический подтип и кратковременная эффективность лечения). Таким образом, важность и значимость повышенных регуляторных Т — клеток является неопределенным в НХЛ.
Еще одно исследование 25 пациентов с гепатоцеллюлярной карциномой в Японии (Yang et al. 2006) обнаружили увеличение CD4 + CD25 + Т — клеток в регионах тканей, окружающих опухоль по сравнению с аналогичными тканями у пациентов, которые имели хронический гепатит или цирроз печени, но не гепатоцеллюлярной карциномы. Значения не коррелировали со стадией опухоли. 3 Эти околоопухолевые CD4 + CD25 + Т — были регуляторного фенотипа, на что указывает увеличение уровня экспрессии некоторых молекул (например, цитотоксических Т — лимфоцитов антигена 4 [CTLA-4, CD152] и глюкокортикоидный элемент 18 индуцированного рецептора TNF [GITR, CD357]), экспрессия биомаркера для регуляторных т — клеток (т.е. FOXP3), а также снижение экспрессии CD45RA. Количество этих клеток было обратно пропорционально связано с числом CD8 + Т — клеток. Дополнительные наблюдения указывают на то, что эти регуляторные Т — клетки могут способствовать прогрессированию гепатоцеллюлярной карциномы, препятствуя нормальной иммунной реакции. Таким образом, изолированные околоопухолевые CD4 + CD25 + Т — клетки, которые были инкубированы с периферической крови Т — клеток того же человека , и стимулированные с определенными антителами, подавляют пролиферацию Т-клеток и активацию CD8 + Т — клеток (Yang et al. 2006)).
3 Интересно, что тот же тип клеток уменьшался в периферической крови у онкологических больных по сравнению с контрольной группой .
Функционирование иммунной системы также может быть связано с прогрессированием опухоли. Недавно было проведено исследование по сравнению функционирования врожденной иммунной системы с количеством циркулирующих опухолевых клеток у пациентов с разными видами рака. У пациентов с метастатической болезнью, эти циркулирующие опухолевые клетки перспективны в качестве биомаркеров опухолевой прогрессии и общей выживаемости от рака, с относительно высоким уровнем циркулирующего количества клеток, коррелируют с плохим прогнозом. В исследовании, которое включало пациентов с метастазами молочной железы, толстой кишки и раком простаты нашли снижение NK-клетками цитолитической активности и снижение экспрессии определенных белков (например, Toll-подобные рецепторы 2 и 4) у больных с высоким количеством циркулирующих опухолевых клеток по сравнению с больными с относительно низким их числом (Santos et al. 2014). Снижение активности цитолитических НК также было связано с другими видами рака, включая рак толстой кишки (Kim et al. 2013), метастатической меланомы (Konjevic et al. 2007), а также рака головы и шеи (Baskic et al. 2013).
В дополнение к воздействию специфических типов лимфоцитов на рак рост и метастазирование, хемокины также играют важную роль в прогрессии рака, возможности задержать рост клеток опухоли (т. е. опухоли, роста, старения), ангиогенеза, эпителиально мезенхимального перехода, 4 метастаз, и уклонение от иммунной системы. Хемокины и их рецепторы часто не меняется у больных раком, и их значение в прогрессировании рака было посвящено несколько недавних обзоров. (Aldinucci and Colombatti 2014; de Oliveira et al. 2014; Sarvaiya et al. 2013).
4 Эпителиально мезенхимальный переход представляет собой процесс , при котором эпителиальные клетки теряют свои врожденные полярности и адгезионные межклеточные свойства, чтобы стать мезенхимальными клетки, которые испытывают недостаток в полярности и имеют возможность мигрировать и вторгнуться через ткани.
Алкоголь и его воздействия на иммунную систему у пациентов с раком
Много литературы указывает на то, что употребление алкоголя (водки) изменяет многие аспекты врожденной и адаптивной системы иммунитета. Алкоголь (водка) первоначально был описан в качестве иммуносупрессивных, и многочисленные исследования подтверждают иммуносупрессивных аспекты потребления алкоголя (водки) для врожденных и адаптивных систем иммунитета. Тем не менее, также хорошо известно , что хроническое введение алкоголя (водки) может активировать иммунную систему, особенно дендритные клетки, Т — клетки и НКТ — клеток у экспериментальных животных, а также людей (Cook et al. 1991; Laso et al. 2007; Song et al. 2002; Zhang and Meadows 2005). Это добавляет к сложности интерпретации влияния алкоголя (водки) на прогрессирование рака и выживание.
В нескольких исследованиях специально изучали взаимодействие между алкоголем (водкой) и иммунным ответом у онкологических больных или у экспериментальных животных, которым имплантировали клетки рака. Хотя больные раком люди часто имеют иммунный дефицит, мало данных, которые конкретно рассмотреть на влияние алкоголя (водки) на иммунные параметры. Исследования, которые доступны, изучали иммунные реакции у пациентов с раком головы и шеи. Эти пациенты часто обладали иммунодефицитом из-за их злоупотребления алкоголем (водкой) и большим употреблением табака; Тем не менее, вклад продолжающегося злоупотребления алкоголем (водкой) на изменение параметров иммунитета у этих больных в значительной степени не были оценены.
В начале исследования пациентов с заболеванием головы и шеи плоскоклеточным раком и много курившим и значительно употреблявшим алкоголь (водку), обнаружено дефицит в процентном отношении к определенным Т — клеткам (т.е. Th5.2 + IL-2-продуцирующих Т — клеток) в периферической крови по сравнению с контрольными пациентами, которые были госпитализированы для плановой хирургической процедуры (Dawson et al. 1985). Общий процент всех Т — клеток, а также CD4 + Т-, CD8 + Т-, В- и NK — клетки, в отличие от этого, не отличались между больными раком и контрольными пациентами. Тем не менее, этот эффект не может быть четко отнесен к алкоголю (водке), так как пациенты также были тяжелые курильщики. В другом исследовании сравнили другой показатель функции иммунной системы (то есть, производство антиген-специфических антител) с использованием образцов крови, полученных от пациентов с плоскоклеточной карциномой ротоглотки или гортани и здоровых людей , некоторые из которых имели высокий уровень потребления алкоголя (т.е. , 100 г / сут) и / или чрезмерное курение (20 сигарет в день в течение более 5 лет) (Wustrow 1991). Исследование показало , что среди здоровых участников, те, что с высоким уровнем потребления алкоголя (водки) или курения имели выраженное снижение выработки антител антиген-специфического в пробирке. Эффект был более выражен у сильно пьющих, чем у чрезмерных курильщиков сигарет. Больные раком, которые были алкоголиками, напротив, не показали какую-либо антиген-выработку специфических антител в пробирке.. Тем не менее, после удаления подмножества белых кровяных клеток (т.е. мононуклеарных клеток) из периферической крови, образцы от двух третей пациентов начали производить такие антитела, и продуцирование антител достигли того же уровня, что измеренный у здоровых людей с высоким злоупотребления алкоголя (водки) и потребления сигарет. Автор предположил, что снижение антиген-специфических антител у больных раком может быть связано с усилением активности подавляющих клеток у этих пациентов (Wustrow 1991).
Более поздние исследования оценивали роль белка под названием фактор ингибирования миграции макрофагов (MIF), который является важным регулятором врожденного иммунного ответа. Этот фактор был изучен у больных с заболеванием губ или полости рта плоскоклеточного рака, а также у пациентов, которые употребляли алкоголь (водку) регулярно (Franca et al. 2013). Анализы обнаружили значимую взаимосвязь между частотой рака полости рта, потреблением алкоголя (водки), и количество MIF-положительных клеток в строме. Таким образом, MIF в строме внутриротовых опухолей (т.е. языка, дна рта и альвеолярного отростка) был снижен у пациентов, которые употребляли алкоголь (водку). Важность этих выводов неизвестна, хотя пациенты с опухолями, которые не экспрессируют MIF имели худший прогноз, чем у других пациентов.